Reporte
de caso
Síndrome de Wünderlich asociado a lupus eritematoso sistémico y
síndrome antifosfolipídico
Wünderlich syndrome associated with systemic lupus erythematosus and antiphospholipid
síndrome
Fernando Castro
Médico residente de medicina interna.
Universidad Nacional Mayor de San Marcos. Escuela de Posgrado. Hospital
Nacional Hipólito Unanue, Lima, Perú.
José Claros
Médico internista. Departamento de
Medicina Interna, Hospital Nacional Hipólito Unanue. Lima, Perú.
https://orcid.org/0000-0002-7762-3121
Johan Azañero-Har
Médico internista. Universidad
Científica del Sur, Escuela de Posgrado. Departamento de Medicina
Interna, Hospital Nacional Hipólito Unanue. Lima, Perú.
https://orcid.org/0000-0003-3385-1891
Andrés Alcántara
Médico internista. Departamento de
Medicina Interna, Hospital Nacional Hipólito Unanue. Lima, Perú.
https://orcid.org/0000-0001-8204-9796
Giuliana Bazalar
Médico residente de medicina interna.
Universidad Nacional Mayor de San Marcos. Escuela de Posgrado. Hospital
Nacional Hipólito Unanue, Lima, Perú.
https://orcid.org/0000-0002-3024-9267
Alonso Soto
Médico internista. Departamento de
Medicina Interna, Hospital Nacional Hipólito Unanue. Lima, Perú.
https://orcid.org/0000-0001-8648-8032
RESUMEN
Se presenta el caso de un varón de 32
años de edad, con historia de dolor abdominal, anemia severa y confusión
mental. Se le halló anemia ferropénica, hematomas perirrenales bilateral, microaneurismas de las arterias renales, trombosis venosa
cerebral. Los estudios inmunológicos fueron positivos para anticuerpos
antinucleares, anti Smith, anticoagulante lúpico, anti B2GP1 y anti cardiolipina, Se le trató con pulsos de metilprednisolona,
con buena evolución clínica.
Palabras claves: síndrome de Wünderlich, lupus eritematoso sistémico, síndrome
antifosfolipídico, hematomas, perirrenal, vasculitis.
ABSTRACT
We present the case of a 32-year-old male with a history of abdominal pain, severe anemia and mental confusion.
Iron deficiency anemia,
bilateral perirenal hematomas, microaneurysms
of the renal arteries, cerebral venous thrombosis were found. Immunological studies were positive for antinuclear antibodies, anti
Smith, lupus anticoagulant, anti B2GP1 and anticardiolipin, He was treated with pulses of methylprednisolone, with good clinical
evolution.
Keywords: Wünderlich syndrome, systemic lupus erythematosus, antiphospholipid syndrome,
hematomas, perirenal, vasculitis.
INTRODUCCIÓN
El sangrado renal es poco frecuente,
pero con consecuencias fatales. En casos de trauma abdominal se ve este
sangrado hasta en 10% de casos y se detecta gracias a ecografía o tomografía
computarizada con contraste. Sin embargo, el
sangrado renal o perirrenal espontáneo y sin causa traumática, denominado
también síndrome de Wünderlich, es una condición rara
y también potencialmente mortal, cuyo diagnóstico es más difícil de realizar
clínicamente debido a su presentación poco específica y con pérdida sanguínea
variable, por lo que es importante reconocerlade forma
temprana para un manejo adecuado. La etiología de este síndrome es diversa,
siendo lo más frecuente su asociación a tumores renales que tienden a sangrar y
en menor proporción asociado a vasculitis en el contexto de enfermedades como lupus eritematoso
sistémico, poliarteritis nodosa, entre otras.
Se presenta el caso de un paciente con
dolor abdominal en flanco, presencia de masa abdominal y debilidad
generalizada, compatible con un Síndrome de Wünderlich.
PRESENTACIÓN DEL CASO
Varón de 32 años, procedente de Lima,
operario de fábrica, con consumo de alcohol una vez a la semana, sin otros
antecedentes personales ni familiares de interés. No alergias conocidas. Acudió
al servicio de emergencia de su hospital local en diciembre del 2020 por presentar
náuseas y vómitos de contenido alimentario, sin sangre, asociado a confusión y fiebre
de 38°C; le dieron de alta tras resolución del cuadro confusional catalogado de
alteración metabólica y diagnóstico de anemia (10 g/dL),
y tratamiento con hierro polimaltosado vía oral.
En marzo del 2021, un familiar notó baja
de peso progresiva de 10 Kg aproximadamente en dos meses y nuevamente con
vómitos de contenido alimentario, no bilioso, sin sangre ni melena, asociado a dolor
abdominal intermitente e hiporexia. Tras persistir este cuadro por dos semanas
de forma intermitente, el dolor abdominal se intensificó dos días antes del ingreso,
y debilidad generalizada. Fue llevado a emergencia de su hospital local, donde
le encontraron anemia severa y fue referido a nuestro nosocomio para
transfusión.
Ingresó a nuestra emergencia el 25 de marzo
del 2021 a las 3:35 pm con referencia de su hospital local con resultado de
hemograma de 4,3 g/dL de hemoglobina, VCM 76,3 fL, HCM 23,4 pg, hipocromía ++, anisocitosis
++, 135 60 leucocitos/mm3 y 489 000 plaquetas/mm3. Refería vómito persistente,
aumento de volumen en miembros inferiores, sin fiebre. Negó síntomas
cardiorrespiratorios, genitourinarios, osteomusculares o cutáneos. El paciente
vivía en una zona urbana, negaba viajes recientes, tuvo contacto animal solo
con su perro.
Al examen, presión arterial de 110/60 mmHg, frecuencia cardiaca de 100 latidos por minuto, 18
respiraciones por minuto, saturación de 98% a FiO2 ambiental. El paciente
presentaba regular estado general, orientado, consciente, escala de Glasgow
15/15, piel poco hidratada. Adecuada tolerancia al decúbito, no disneico a la
conversación. Con palidez 3+/3+, edema de miembros inferiores a predominio
izquierdo, disminución del murmullo vesicular en el tercio medio de hemitórax
derecho. Dolor en hemiabdomen derecho a la palpación,
con la presencia de una masa a la exploración en hemiabdomen
derecho. Durante las primeras 24 horas de hospitalización presentó deterioro
del estado de conciencia llegando a EG 9/15 (O3, V2, M4) sin evidencia de
signos neurológicos focales, signos meníngeos o piramidales.
Exámenes auxiliares: Hemograma 16 300
leucocitos/ mm3, 93% segmentados, 0% bandas, hemoglobina 4,1 g/ dL, VCM 80,6 fL, hemoglobina
corpuscular media 24,1 pg, índice de anisocitosis
20,1%, plaquetas 469 000/
mm3, hipocromía ++, poiquilocitosis ++, anisocitosis +, microcitosis
+. Coombs directo (2+), reticulocitos 3,45% (0,09x10ˆ6/µL), índice de
producción medular 0,54.
Sodio 138 mmoL/L,
potasio 5,1 mmoL/L, calcio iónico 1,07 mmoL/L, lactato 2,5 mmoL/L, urea
52,75 mg/dL, creatinina 2,79 mg/dL.
TGO 27,04 U/L, TGO 22,05 U/L, bilirrubina total 0,71 mg/dL,
albúmina 2,3 g/dL, fosfatasa alcalina 147,71 U/L,
gama glutamil transpeptidasa 71,92 U/L, proteína C
reactiva 21,33 mg/dL, calcio sérico 6,47 mg/dL, lactato deshidrogenasa 745,35 U/L, virus de
Inmunodeficiencia humana no reactivo.
Ecografía renal: nefropatía bilateral,
impresiona colección perirrenal de mayor volumen (578 cc)
en riñón izquierdo, no se descarta contenido hemático. Riñón derecho 142 x 62
mm, parénquima 30 mm, parénquima disminuido de ecogenicidad, con alteración de
la grasa perirrenal y colección adyacente de aspecto organizativo (crónico), con
volumen aproximado de 300 cc, poca diferenciación córtico- medular, no hidronefrosis, ni litiasis. Riñón
izquierdo 125 x 67 mm, parénquima 20 mm, parénquima disminuido de ecogenicidad,
con alteración de la grasa perirrenal y colección adyacente con volumen
aproximado de 578 cc, poca diferenciación córtico-medular, no hidronefrosis, ni litiasis.
Tomografía pulmonar: efusión pleural bilateral
que asocia atelectasias pasivas de segmentos basales y posteriores. (Figura 1)
Tomografía abdominal con
contraste: nódulos renales de aspecto vasculares. Ambos riñones con
colección subcapsular perirrenal bilateral con aspecto de hemorragia antigua.
Líquido libre escaso en cavidad. (Figuras 2 y 3) Angiotomografía
cerebral con contraste: signos sugestivos de trombosis cerebral venosa, en seno
sagital superior, seno recto, vena de galeno y vena cerebral interna con signo del
coágulo denso a nivel del seno recto. (Figura 4) Angiotomografía
renal: RD Dos aneurismas en polo inferior dependientes de arterias interlobares inferiores de 4 mm de diámetro y una imagen
mal definida de 2,5 mm de diámetro dependiente de ramas terminales de arteria segmentaria
superior. RI Cuatro imágenes sugestivas de aneurisma de 4 mm de diámetro
dependiente de arterias interlobares inferiores.
(Figuras 5 y 6)
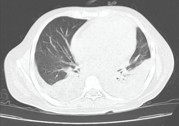
Figura
1. TAC:
efusión pleural bilateral.
Dado los hallazgos tomográficos y
ecográficos a nivel abdominal, con la presencia de colecciones renales
bilaterales se sospechó de un síndrome de Wünderlich,
se sospechó de etiologías sugerentes de dicho cuadro, entre ellas procesos vasculíticos. Los hallazgos fueron ANA positivo >1/320,
ANCA negativo, anti Smith positivo (157,2), anticoagulante lúpico positivo,
anti B2GP1 positivo (IgG 21,1 e IgM 327) y anticardiolipina positivo (IgG 15,7 e
IgM 329), C3 y C4 con valores de 98 mg/dL y 14 mg/dL, respectivamente (normales).
Se hizo el diagnóstico de vasculitis intrarrenal asociada
a lupus eritematoso sistémico con hemorragia renal espontánea (síndrome
de Wünderlich), con síndrome antifosfolipídico
secundario a lupus eritematoso sistémico activo (SLEDAI: 24 puntos).
Se decidió iniciar pulsos de metilprednisolona
con 1 gramo endovenoso al día por 3 días, seguido de prednisona vía oral a dosis
de 1 mg/Kg/día más micofenolato 1 gramo vía oral cada 12 horas hasta reevaluación.
Hubo recuperación de la parte neurológica
ad integrum con normalización de las cifras de
hemoglobina. El paciente fue dado de alta con evolución favorable siendo reevaluado
al mes y admitido para nuevo curso, donde se encontró nuevamente con alucinaciones
visuales y auditivas por lo que se decidió nuevo régimen con pulsos de metilprednisolona
y se cambió la terapia con micofenolato por pulsos mensuales con ciclofosfamida
1 gramo endovenoso. Tras tres cursos de pulsos de metilprednisolona y dos de
ciclofosfamida se indicó una tomografía control donde se evidenció una completa
remisión de la hemorragia perirrenal sin nuevos signos de sangrado activo, así
como de la actividad neurológica. (Figura 7a-7b)
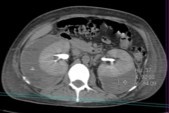
Figura 2.
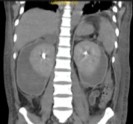
Figura 3.
Figura 2 y 3. Cortes axial y sagital de tomografía abdominal con contraste que
muestra colecciones perirrenales.
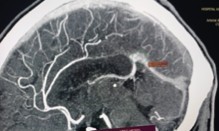
Figura 4. Angiotomografía cerebral con signo del coágulo denso en
seno recto y múltiples trombosis venosas.
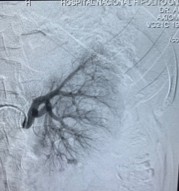
Figura 5.
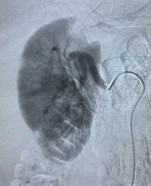
Figura 6.
Figura 5 y 6. Múltiples lesiones aneurismáticas en ambos riñones.
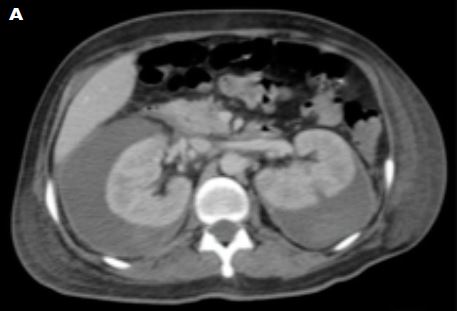
Figuras 7a
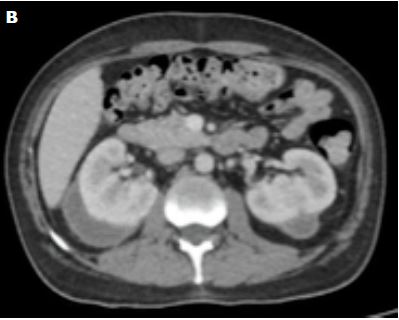
Figuras 7b
Figuras 7a-7b. Tomografías comparativas del sangrado renal el 28/03 y del
04/07, tras tres meses de tratamiento con corticoterapia y pulsos mensuales con
ciclofosfamida. Se aprecia la reabsorción del sangrado.
DISCUSIÓN
El síndrome de Wünderlich
es una manifestación rara de una vasculitis por lupus eritematoso sistémico,
con pocos casos reportados en la literatura. Esta rara entidad, pero
potencialmente mortal, se caracteriza por un cuadro agudo de hematomas
subcapsulares y perirrenales espontáneos. Fue reportada por primera vez por Wünderlich en 1856. En 2002, un meta análisis realizado por
Zhang et al. describió 165 casos de sangrado renal espontáneo entre 1985 y 1999,
donde describió el cuadro clínico característico conocido como la triada de Lenk: dolor agudo en flanco, sensibilidad abdominal y shock
hipovolémico; los dos primeros aparecieron en más del 80% de casos mientras que
los signos de shock se dan en menos del 10% de los casos. Las causas más frecuentemente
encontradas en la literatura son por neoplasias (61%), siendo, entre las
benignas, el angiomiolipoma el más frecuente con un
31,5%, mientras que el carcinoma es el más frecuente de los malignos. Entre las
causas poco frecuentes de este síndrome encontramos vasculitis como la segunda
más frecuente, siendo la poliarteritis nodosa (PAN) la
causa más frecuente con 17% de casos; en el caso presentado se cumpliría los
criterios diagnósticos según ACR al presentar pérdida de peso mayor a 4 Kg,
presión arterial diastólica mayor a 90 mm Hg, aumento de la creatinina a
valores mayores a 1,5 mg/ dL y anormalidades
arteriográficas, siendo su diagnóstico diferencial una vasculitis visceral
relacionada a lupus eritematoso sistémico. Otras etiologías incluyen fístulas
arteriovenosas, ruptura de aneurisma de la arteria renal y nefritis. La PAN es
una vasculitis sistémica necrotizante que afecta arterias de pequeño y mediano
calibre, es más común en varones (2:1) y ocurre generalmente entre la quinta y
séptima década de la vida. La mayoría de casos son idiopáticos, pero algunos casos
están asociados al virus de hepatitis B. Su fisiopatología aún es poco conocida
y aunque puede afectar a cualquier órgano, su predilección es por los riñones
con un 70-80% de los casos. Clínicamente, se presenta con síntomas
constitucionales como fiebre, anorexia y pérdida de peso, además de signos y
síntomas de acuerdo a la afección de órganos. Al presentarse en los riñones, se
asocia a hematuria, proteinuria, hipertensión e insuficiencia renal. Su
asociación al síndrome de Wünderlich es rara, y puede
complicarse con la ruptura de microaneurismas. Curiosamente,
la presencia de sangrado renal espontáneo es unilateral en la mayoría de
etiologías, siendo en los casos bilaterales, como el presentado, un hallazgo
útil para el diagnóstico de PAN. Sin embargo, en la nueva clasificación de la PAN
se menciona que se debe excluir otras causas de vasculitis secundarias. Es por
ello que, a pesar de hallazgos angiográficos compatibles con PAN, consideramos
que la etiología es debido a una vasculitis visceral relacionada a lupus eritematoso
sistémico, dado que los marcadores de LES fueron positivos, como el anti Smith
positivo, el anticoagulante lúpico positivo, anti B2GP1 positivo y anti cardiolipina positivo, a pesar de no presentar hipocomplementemia. Los microaneurismas
de la arteria renal relacionados a LES son muy raros, con pocos casos registrados en la
literatura, dado que el sangrado espontáneo en los pacientes con LES es poco
frecuente y se asocia a defectos del sistema de hemostasia o la presencia de
lesiones anatómicas. Estas alteraciones anatómicas mayormente involucran
vasculitis en 2-4% de casos
de LES. Dada la evidente actividad lúpica presente en nuestro paciente,
por el compromiso
neurológico y hematológico, es probable que se haya producido la
formación de aneurismas en las arterias intrarrenales
por lesión endotelial mediada por inmunocomplejos a partir de la vasculitis de
la arteria renal. La forma y cantidad de aneurismas hacen sospechar su origen
inflamatorio. Para el diagnóstico de esta condición utilizamos imágenes como la
tomografía axial computarizada y la angiografía, siendo la primera
útil para diferenciar el hematoma y si hay sangrado activo, mientras que
la angiografía permite reducir la necesidad de cirugía pues se puede controlar el
sangrado activo con embolización. Si la condición es aguda y el paciente
inestable, se recomienda manejo quirúrgico; sin embargo, en otros casos, como
el mencionado en este reporte, se prefiere el manejo conservador para preservar
la función renal, siempre que no comprenda posibles tumores renales. En nuestro
caso, se produjo un cese espontáneo del sangrado, lo que permitió un manejo
conservador tal cual se mencionó en el reporte. El enfoque terapéutico
de estos pacientes aún no ha sido
establecido de forma óptima. El tratamiento conservador con la combinación de corticoesteroides
y ciclofosfamida ha mostrado mejores resultados que solo la corticoterapia en
casos de PAN, así como manejo efectivo según la EULAR en casos de lupus severos
con compromiso de órgano con corticoides a dosis altas (pulsos), así como
micofenolato o ciclofosfamida como inmunosupresores para facilitar un descenso
rápido de glucocorticoides. Siendo este el enfoque utilizado para el manejo de
nuestro paciente dado el diagnóstico de vasculitis visceral relacionada a LES.
El seguimiento de estos pacientes se debe hacer con tomografía axial computarizada
para valorar la reducción del hematoma y el control de la presión arterial para
excluir el riñón de Page. En conclusión, la etiología del síndrome de Wünderlich en este caso fue secundario a una vasculitis
activa de lupus eritematoso sistémico y con un síndrome antifosfolipídico.
REFERENCIAS
BIBLIOGRÁFICAS
1. Chia-Ter Chao, Wei-Jie Wang and
Jui-Tsung Ting. Wünderlich syndrome from lupus-associated vasculitis.
Am J Kidney Dis. 2013;61(1):167-170.
2. Sirajudeen J, Purayil N K, Parambath
A, et al. A Renal colic mimic
- Wunderlich syndrome: A
case report. Cureus. 2020;12(10): e11242. DOI 10.7759/cureus.11242
3. Beirão P, et al. Wunderlich’s syndrome as a manifestation
of polyarteritis nodosa.
BMJ Case Rep. 2017.
doi:10.1136/bcr-2016- 218478Agarwal A, Bansal M,
Pandey R, Swaminathan S. Bilateral subcapsular and perinephric hemorrhage as the initial presentation
of polyarteritis nodosa. Intern Med. 2012;51(9):1073-6. doi:
10.2169/ internalmedicine.51.7037. Epub 2012 Apr 29. PMID: 22576390.
4. Lee SH, Yun SJ. Polyarteritis
nodosa presenting as bilateral Wunderlich syndrome:Rare cause of flank pain in a young woman. Am J Emerg Med. 2017;35(5):800.e1-800.e3.
doi: 10.1016/j. ajem.2016.11.032. Epub 2016 Nov
12. PMID: 27865573.
5. Guttilla A, Crestani A, Cattaneo
F, Zattoni F, Valotto C, Iafrate M, Dal Moro F, Zattoni F. Wunderlich’s syndrome: three
cases of acute spontaneous
renal bleeding, conservatively
treated. Arch Ital Urol Androl.
2013;85(4):210-3. doi: 10.4081/aiua.2013.4.210. PMID: 24399124.
6.
Lettau, M., Schrezenmeier, E.V., Specker, C. et al. Lupus und
Thrombophilie. Z Rheumatol.
2020;79, 332–341. https://doi. org/10.1007/s00393-020-00786-3
7.
Meroni PL and Tsokos
GC (2019) Editorial: Systemic Lupus Erythematosus and Antiphospholipid
Syndrome. Front.
Immunol. 10:199. doi: 10.3389/fimmu.2019.00199
8.
Intraparenchymal renal artery aneurysms. Case report with review
and update of the literatura. International
Urology and Nephrology. 2004;36:409-416.
9.
Collera P Sales R,Villa V, Caballé J, Mas A,Valencoso O, et al. Síndrome de Wünderlich.
Hemorragia renal espontánea / Wünderlich syndrome. Spontaneous renal hemorrhage. Cir. Esp. (Ed. impr.).
2000 ; 68(5): 493-495.
10.
Zhao Y, Jia X, Tong X, Niu G, Wang R, Liu L, Zhou F. Spontaneous perirenal hemorrhage in systemic lupus erythematosus: a rare case report and literature review. BMC Nephrol. 2021 Jun 9;22(1):217. doi:
10.1186/s12882-021-02424-9. PMID: 34107924; PMCID:
PMC8191094.
11.
Aringer M, Costenbader K, Daikh D, et al. 2019 European
League Against Rheumatism/American
College of Rheumatology Classification Criteria for Systemic
Lupus Erythematosus. Arthritis Rheumatol. 2019;71(9):1400-1412. doi:10.1002/art.40930
12.
Recomendaciones
de la Sociedad Española de Reumatología sobre síndrome antifosfolípido
primario. Parte I: Diagnóstico, evaluación y
tratamiento. Reumatología Clínica. 2020;16(2):71-86. DOI:
10.1016/j. reuma.2018.11.003
Citar como
Castro F, Claros J, Azañero-Haro J,
Alcántara A, Bazalar G, Soto A. Síndrome de Wünderlich
asociado a lupus eritematoso sistémico y síndrome antifosfolipídico. Rev Soc Peru
Med Interna. 2022;35(1): 32-36. https://doi.org/10.36393/spmi.v35i1.654
CORRESPONDENCIA:
Fernando Castro f.enriquecale@gmail.com
Fecha de recepción: 20-12-2021.
Fecha de aceptación: 24-01-2022.
Fuentes de financiamiento: por los
autores. Conflictos de interés: ninguno, según los autores.
CONTRIBUCIÓN DE LOS AUTORES
Fernando Castro: recopilación de
información, búsqueda bibliográfica, redacción del documento, revisión de la
versión final. José Claros: concepción de la idea del reporte, revisión y aprobación de la
versión final. Giuliana Bazalar: recopilación de información, búsqueda
bibliográfica. Alonso Soto, Andrés Alcántara, Johan Azañero: revisión y
aprobación de la versión final.